成年人黃疸的成因與治療
「黃疸」是人體血液中,身體代謝產物–膽紅素濃度上升,造成皮膚外觀變黃,小便顏色深、以及皮膚搔癢的一種病症,也就是人體的代謝廢物,無法排出體外的情況。黃疸如果不適時處理,膽紅素累積體內太久,可能會造成肝功能永久損害、肝內和膽道內的感染,甚至死亡的可能,是一個不可輕視的問題。
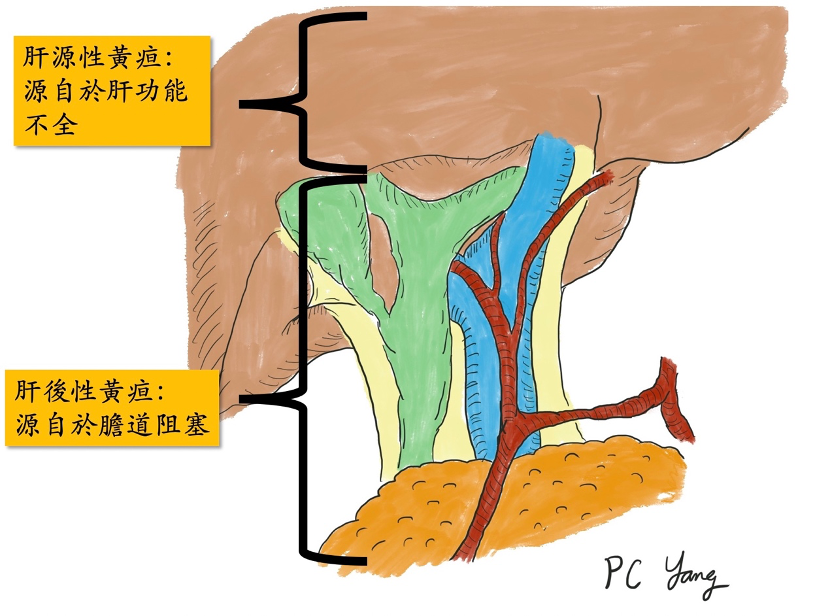
在成年人,黃疸的成因通常可以分為兩大類:「肝源性」、以及「肝後性」。肝源性黃疸,顧名思義,問題源自於肝臟,是因為肝臟這個人體代工廠,功能出了問題,無法代謝人體產生的膽紅素,而造成的黃疸。肝源性黃疸,原因通常是肝硬化、慢性肝炎,時間久了,衰弱的肝臟漸漸無法負荷身體的代謝工作量,或是藥物造成的急性肝受損,這類因為肝功能不全造成的黃疸,通常是慢性肝病造成,必須去處理根本肝功能的問題,找出造成肝臟機能下降的原因,給予適當治療,等待肝功能慢慢恢復,代謝血液中的膽紅素,才能使黃疸下降。
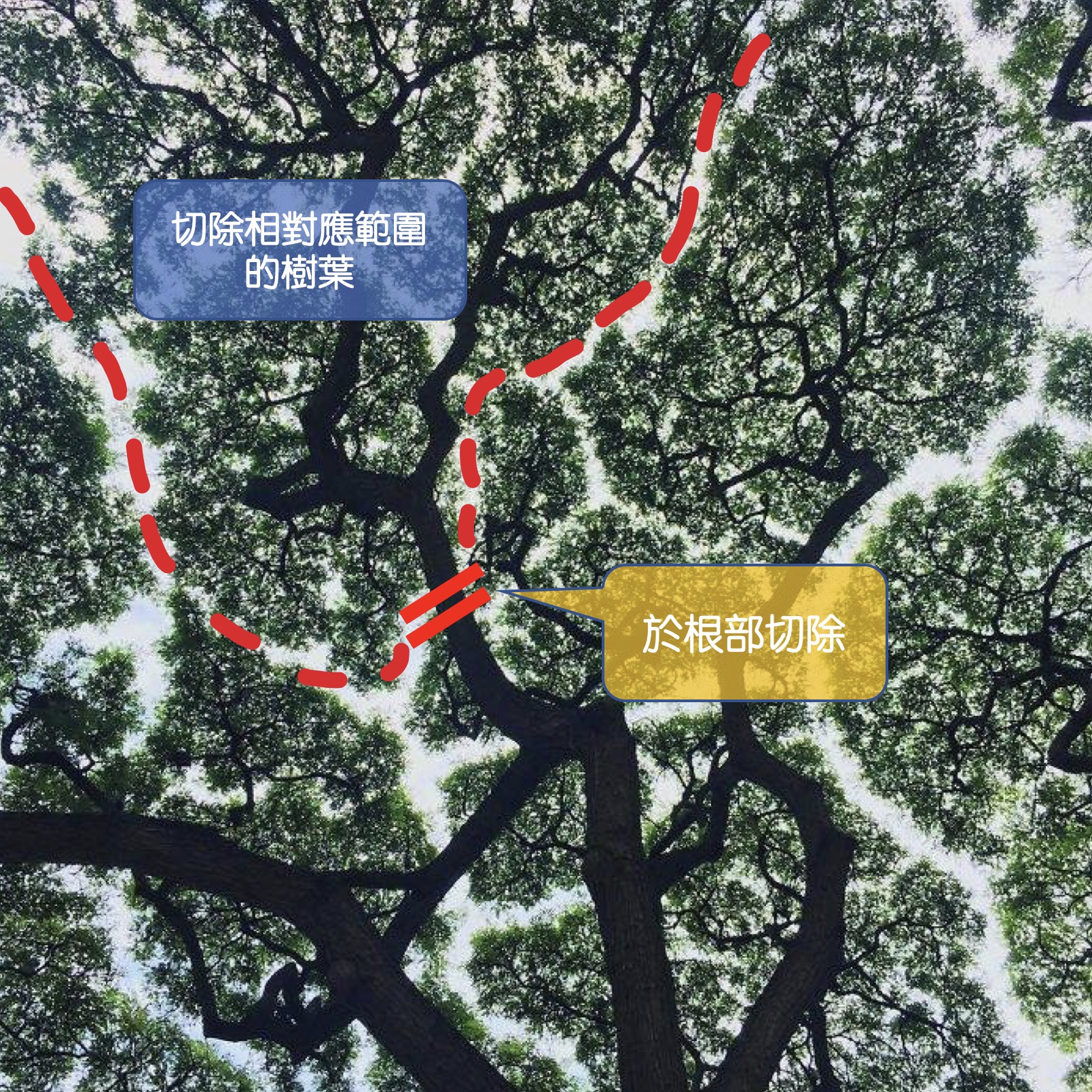
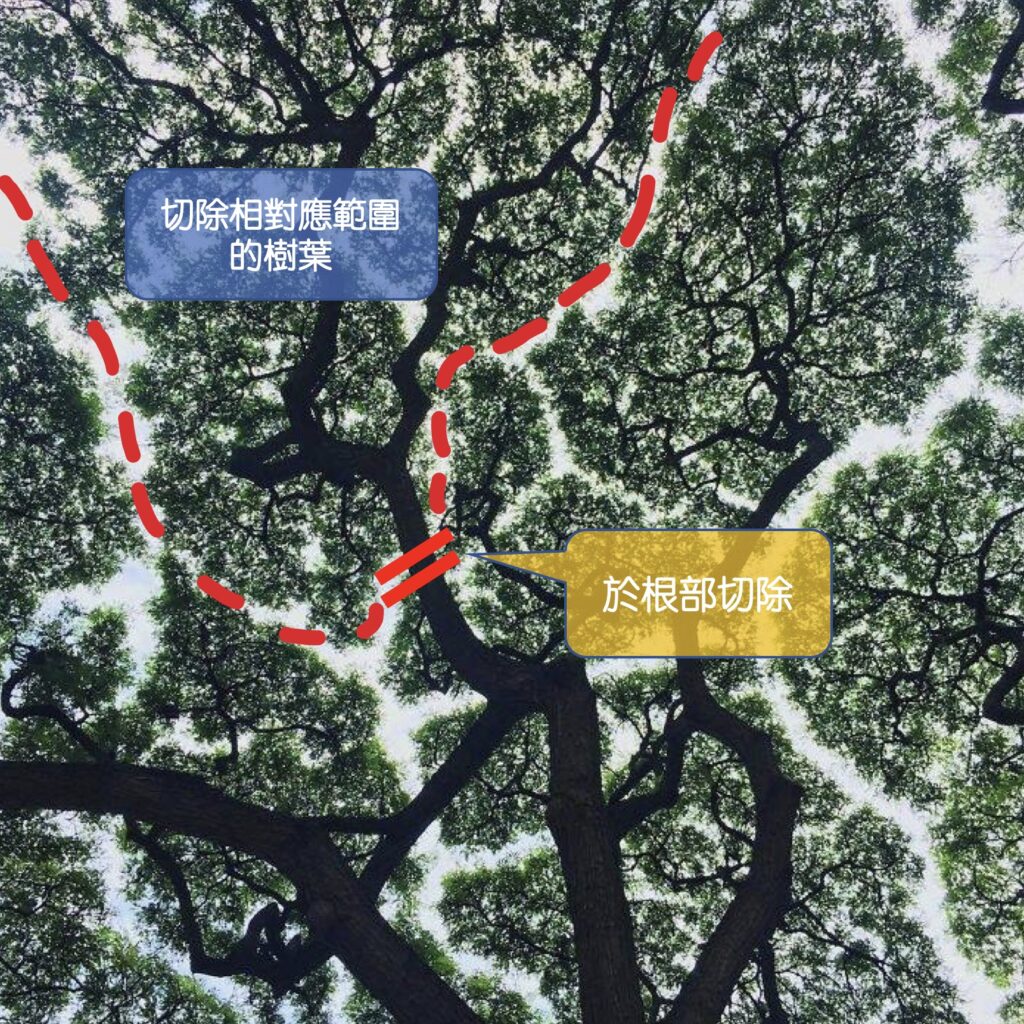
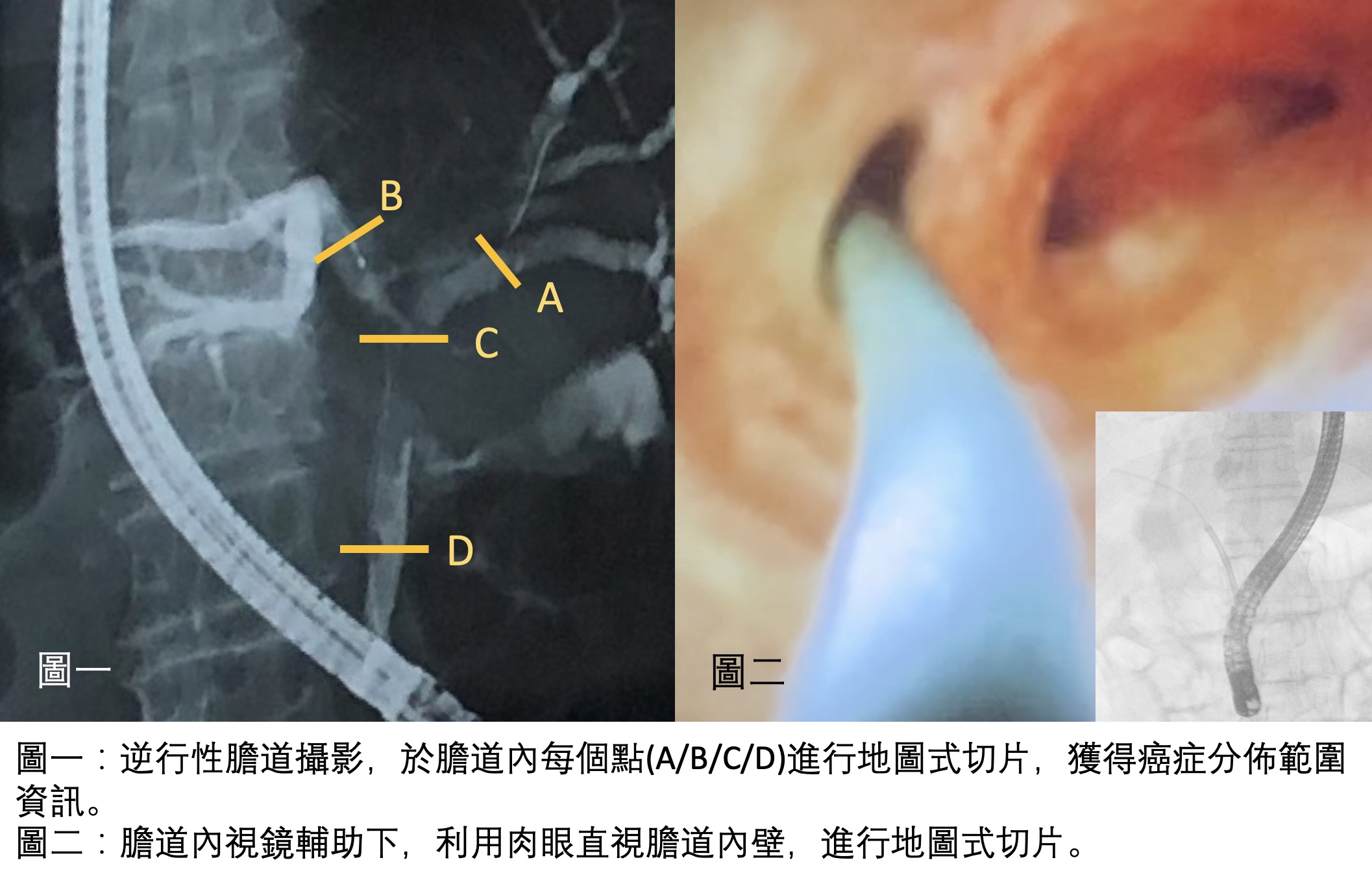
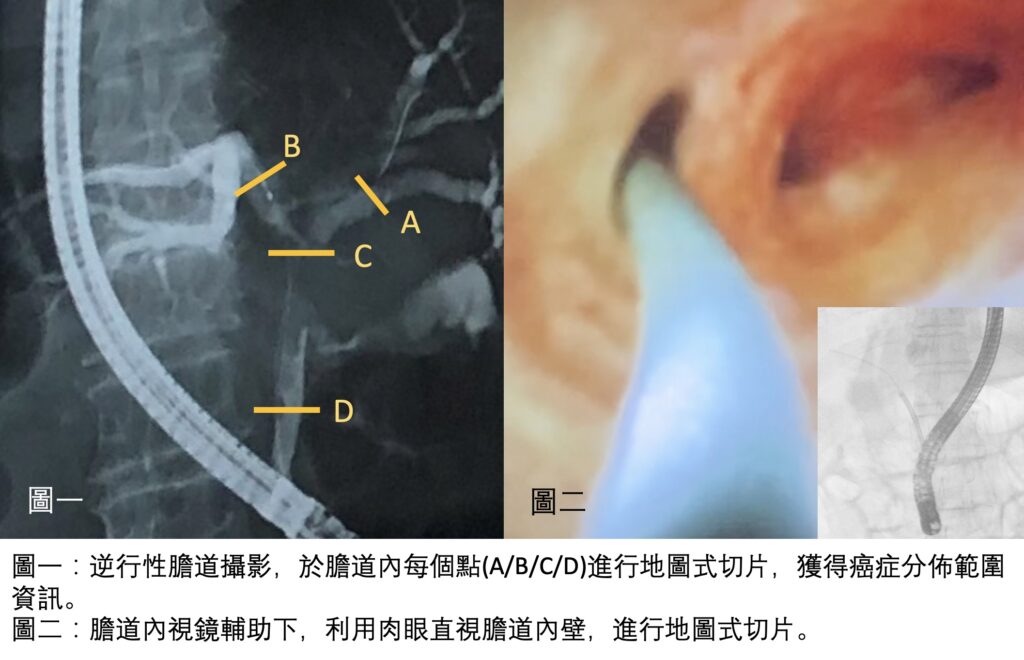
第二類的黃疸,是「肝後性」黃疸。這類的黃疸,肝功能一開始通常是正常的,是因為肝臟下游的膽汁輸送管—膽管,出了問題阻塞了,使得肝臟製造富含膽紅素的膽汁,無法排出體外,就像是排水管阻塞了一樣,這種病患常常伴隨有灰白色大便的症狀。這類因為膽道阻塞造成的黃疸,現代人常見的原因有「良性」的膽管結石造成的阻塞、以及「惡性」腫瘤造成的阻塞,兩大原因。要區分這兩大原因,通常可以藉由超音波、電腦斷層、核磁共振這些影像學檢查區分出來。如果是良性的結石阻塞,通常可以藉由內視鏡取石術,將石頭取出,解除黃疸的問題。除非石頭太大,或是結構上有異常,就必須經由外科手術處理。至於惡性腫瘤造成的黃疸,只要是在膽管這條細長輸送管上的任一點附近長了腫瘤,都有可能造成黃疸,從最高位靠近肝臟的肝門部膽管癌造成的阻塞、到遠端膽管癌、胰頭癌、膽道出口的十二指腸壺腹癌,都可能是原因。要找出惡性腫瘤的位置,通常除了上述的影像學檢查,還會做膽道攝影、或是內視鏡超音波檢查,找出真正的阻塞位置、並且採集檢體化驗、確定病因,必要時會置放膽道內支架,先撐開阻塞的膽道,降低黃疸,避免膽道感染。因為惡性腫瘤造成的黃疸,黃疸只是疾病的結果,根本還是治療癌症,而膽道周圍的癌症,目前還是以外科手術切除、根治癌症為第一選擇,除非無法手術切除,才會選擇其他治療。「黃疸」是人體肝膽出現問題的表徵,不容忽視,必須要積極就醫,配合檢查,找出它背後的成因,並且加以處理,才有機會適時拯救肝臟,戰勝疾病。