


本人於2023年1月發表於網路媒體,關於「新輔助治療」的文章
https://www.5678news.com/news_details.php?n=202301090835184732#202301090835184732
人體的膽道和胰臟,位於人體腹部中心,周圍遍佈重要血管,一旦產生惡性病變,也就是令人聞之色變的「膽道癌」和「胰臟癌」,這類腫瘤往往伴隨血管侵犯,導致癌症無法手術切除,或是即使手術切除,也很容易再復發,使得病患的存活時間大幅下降。
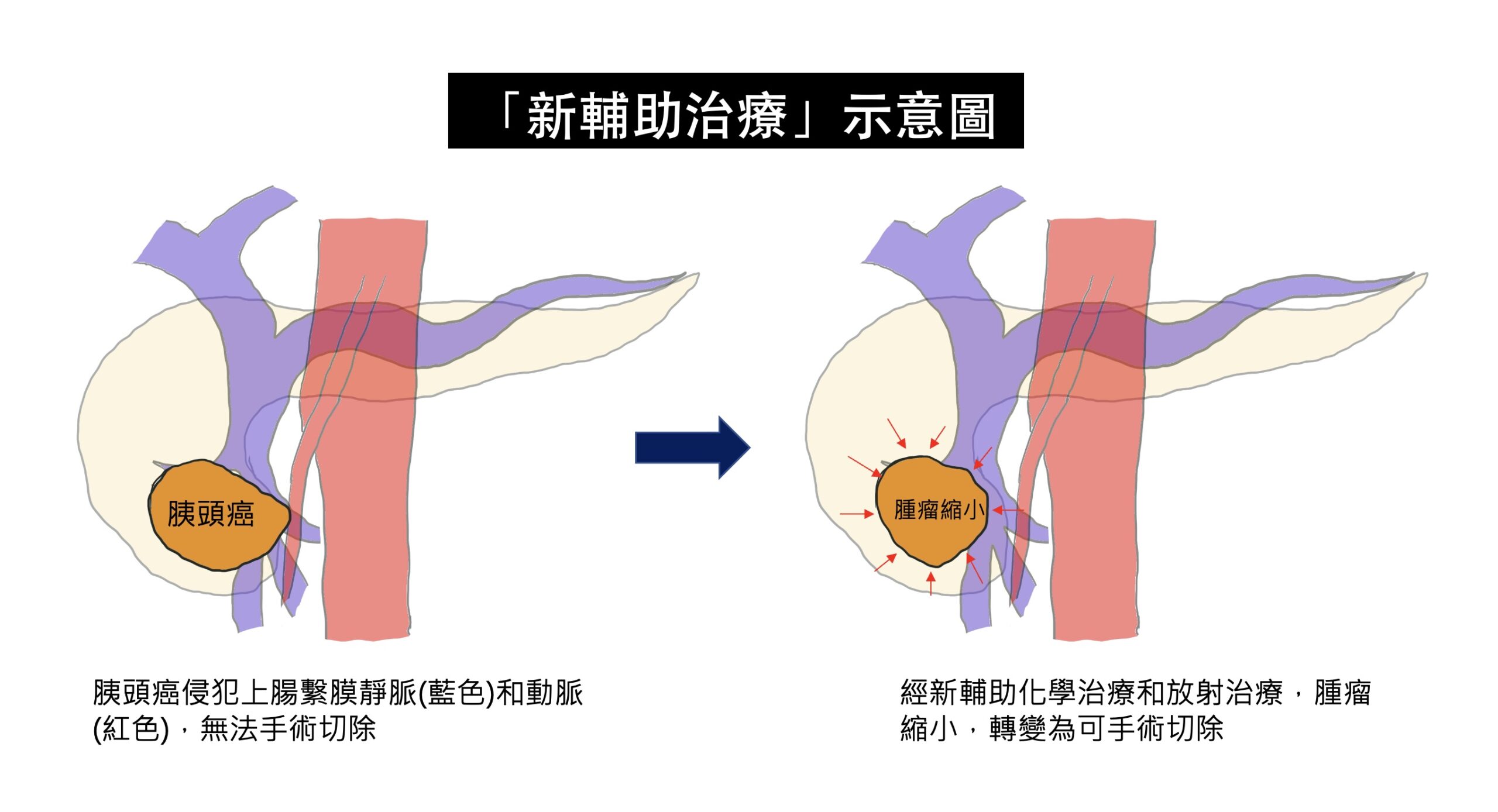
近年來,因為抗癌化學藥物的進展,藥物對膽胰癌症的治療效果,比以往改善許多,但是單獨只使用抗癌藥物,而使腫瘤完全消失的機會還是非常低。以胰臟癌為例,胰臟癌因為早期通常沒有明顯症狀,發現時,腫瘤通常已經很大,並且造成旁邊的大血管侵犯(常見於上腸繫膜靜脈、上腸繫膜動脈侵犯),而無法切除。依照目前的國際治療指引,這些無法切除或是可能(borderline)無法切除的胰臟癌,必須接受化學治療或是合併放射線治療,這種先接受化學治療的方法,稱為「新輔助治療(neoadjuvant therapy)」,有別於手術後再進行的「輔助治療」。目的就是,在接受完新輔助治療後,再次評估藥物的治療效果,根據目前的研究結果,有部分原先無法切除的病人,可能因為腫瘤縮小,轉變成可以手術切除,大幅增加病患存活的時間。而有部分的學者主張,不管胰臟癌一開始是否可以切除,如果一開始腫瘤太大,或是血液中腫瘤指數太高,都要先接受新輔助治療,可以降低手術後,癌症再復發的機會。
在膽道癌的治療,也是類似胰臟癌的概念,一大部分的膽道癌,在發現時,因為癌症侵犯嚴重,被判定無法切除,或是如果要切除,必須同時切除重要血管,使得手術的風險極高。然而,新輔助治療的導入,針對這群可能無法手術切除的病人,可以先使用藥物,觀察腫瘤對藥物的反應,如果藥物反應良好,於治療療程結束之後,可以再次評估手術的可能,藥物治療和手術治療互相合作,創造治癒癌症的機會。
總結來說,膽道和胰臟癌症的治療,目前還是以手術切除效果最好,然而並非每個病人的癌症一開始都有辦法切除,在新輔助化學和放射治療的導入之下,有機會將原先無法手術的情況,經由新輔助治療,轉變為可以手術切除,進而有機會戰勝難治的疾病。
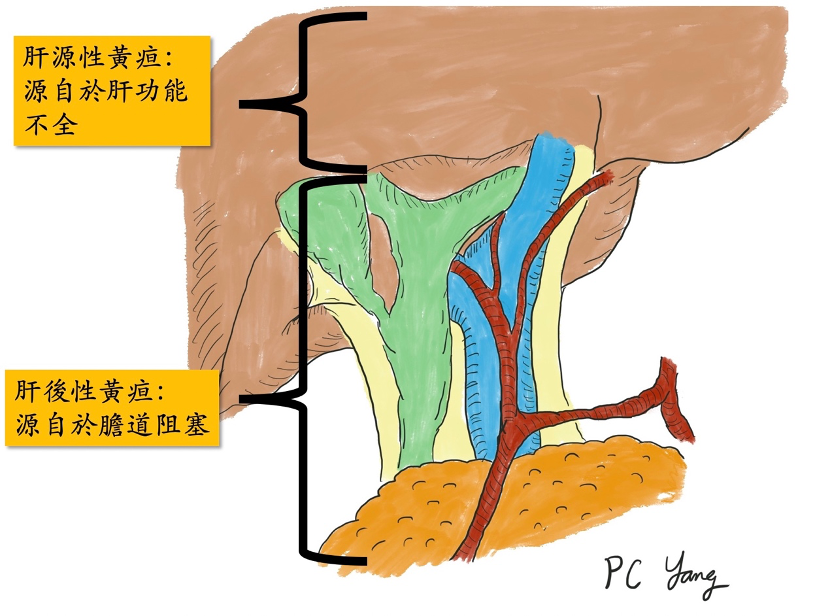
「黃疸」是人體血液中,身體代謝產物–膽紅素濃度上升,造成皮膚外觀變黃,小便顏色深、以及皮膚搔癢的一種病症,也就是人體的代謝廢物,無法排出體外的情況。黃疸如果不適時處理,膽紅素累積體內太久,可能會造成肝功能永久損害、肝內和膽道內的感染,甚至死亡的可能,是一個不可輕視的問題。
在成年人,黃疸的成因通常可以分為兩大類:「肝源性」、以及「肝後性」。肝源性黃疸,顧名思義,問題源自於肝臟,是因為肝臟這個人體代工廠,功能出了問題,無法代謝人體產生的膽紅素,而造成的黃疸。肝源性黃疸,原因通常是肝硬化、慢性肝炎,時間久了,衰弱的肝臟漸漸無法負荷身體的代謝工作量,或是藥物造成的急性肝受損,這類因為肝功能不全造成的黃疸,通常是慢性肝病造成,必須去處理根本肝功能的問題,找出造成肝臟機能下降的原因,給予適當治療,等待肝功能慢慢恢復,代謝血液中的膽紅素,才能使黃疸下降。
第二類的黃疸,是「肝後性」黃疸。這類的黃疸,肝功能一開始通常是正常的,是因為肝臟下游的膽汁輸送管—膽管,出了問題阻塞了,使得肝臟製造富含膽紅素的膽汁,無法排出體外,就像是排水管阻塞了一樣,這種病患常常伴隨有灰白色大便的症狀。這類因為膽道阻塞造成的黃疸,現代人常見的原因有「良性」的膽管結石造成的阻塞、以及「惡性」腫瘤造成的阻塞,兩大原因。要區分這兩大原因,通常可以藉由超音波、電腦斷層、核磁共振這些影像學檢查區分出來。如果是良性的結石阻塞,通常可以藉由內視鏡取石術,將石頭取出,解除黃疸的問題。除非石頭太大,或是結構上有異常,就必須經由外科手術處理。至於惡性腫瘤造成的黃疸,只要是在膽管這條細長輸送管上的任一點附近長了腫瘤,都有可能造成黃疸,從最高位靠近肝臟的肝門部膽管癌造成的阻塞、到遠端膽管癌、胰頭癌、膽道出口的十二指腸壺腹癌,都可能是原因。要找出惡性腫瘤的位置,通常除了上述的影像學檢查,還會做膽道攝影、或是內視鏡超音波檢查,找出真正的阻塞位置、並且採集檢體化驗、確定病因,必要時會置放膽道內支架,先撐開阻塞的膽道,降低黃疸,避免膽道感染。因為惡性腫瘤造成的黃疸,黃疸只是疾病的結果,根本還是治療癌症,而膽道周圍的癌症,目前還是以外科手術切除、根治癌症為第一選擇,除非無法手術切除,才會選擇其他治療。「黃疸」是人體肝膽出現問題的表徵,不容忽視,必須要積極就醫,配合檢查,找出它背後的成因,並且加以處理,才有機會適時拯救肝臟,戰勝疾病。

本人受邀網路健康新聞平台,發表肝臟手術成功的關鍵三要素。
肝臟是人體內最大的消化器官,也是人體內的營養加工廠,血流豐富,處理來自腸胃道的養份,轉變成人體生存所需要的各種物質。正常人,肝臟重量大約佔人體重的百分之二,其中,只要有大約30~40%的肝臟體積,就足夠應付正常人日常生理工作量,也就是說,一個正常的肝臟,可以承受約60~70%體積的肝臟切除,手術後不會對人體造成生命危害,但如果本身的肝功能不夠好,能承受的肝臟切除的體積百分比就會較小。肝臟手術,除了根治腫瘤癌症外,另一件最重要的事,就是要避免手術後發生肝功能不全的情況,否則手術後可能會有生命危險。以下針對肝臟手術三大要素,個別詳述。
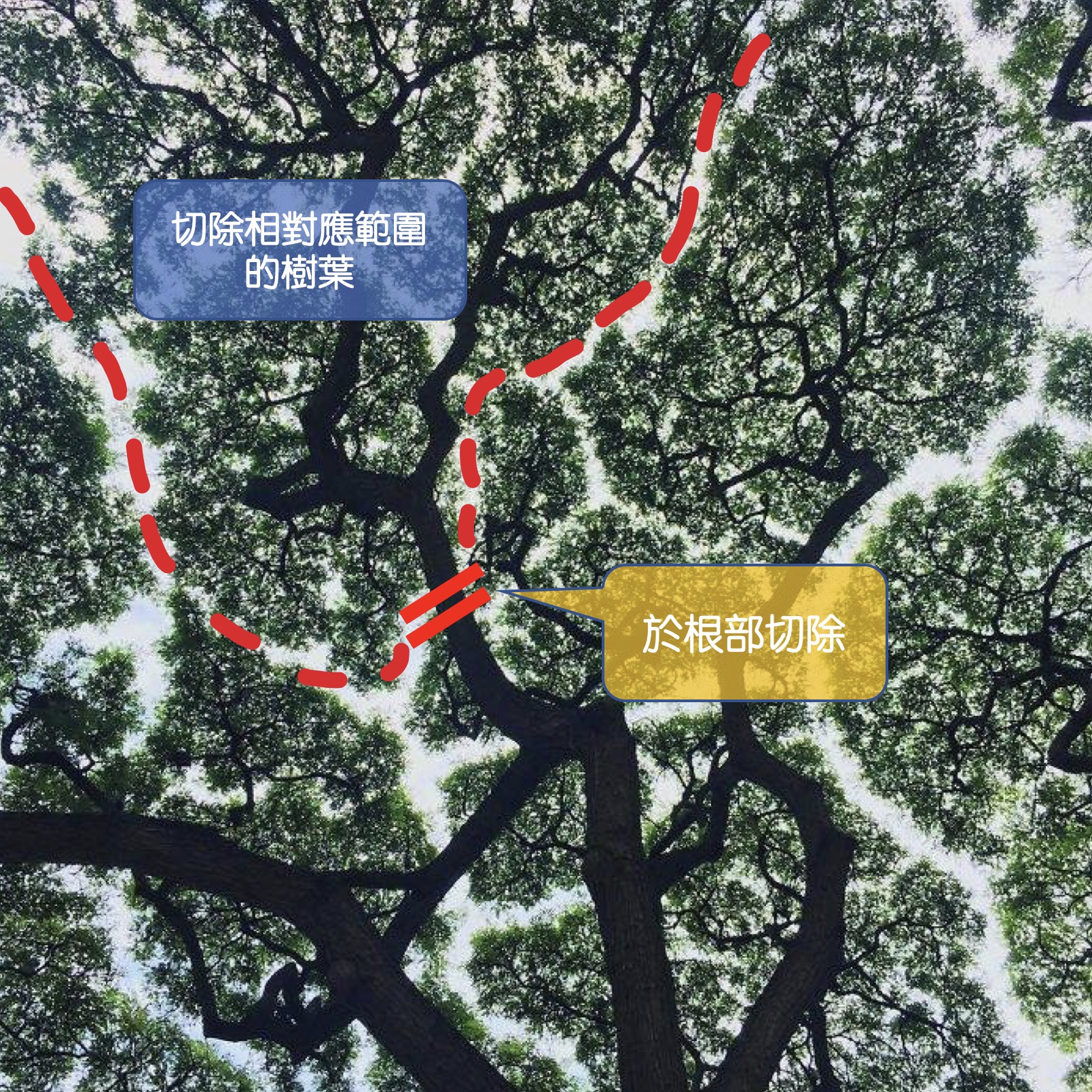
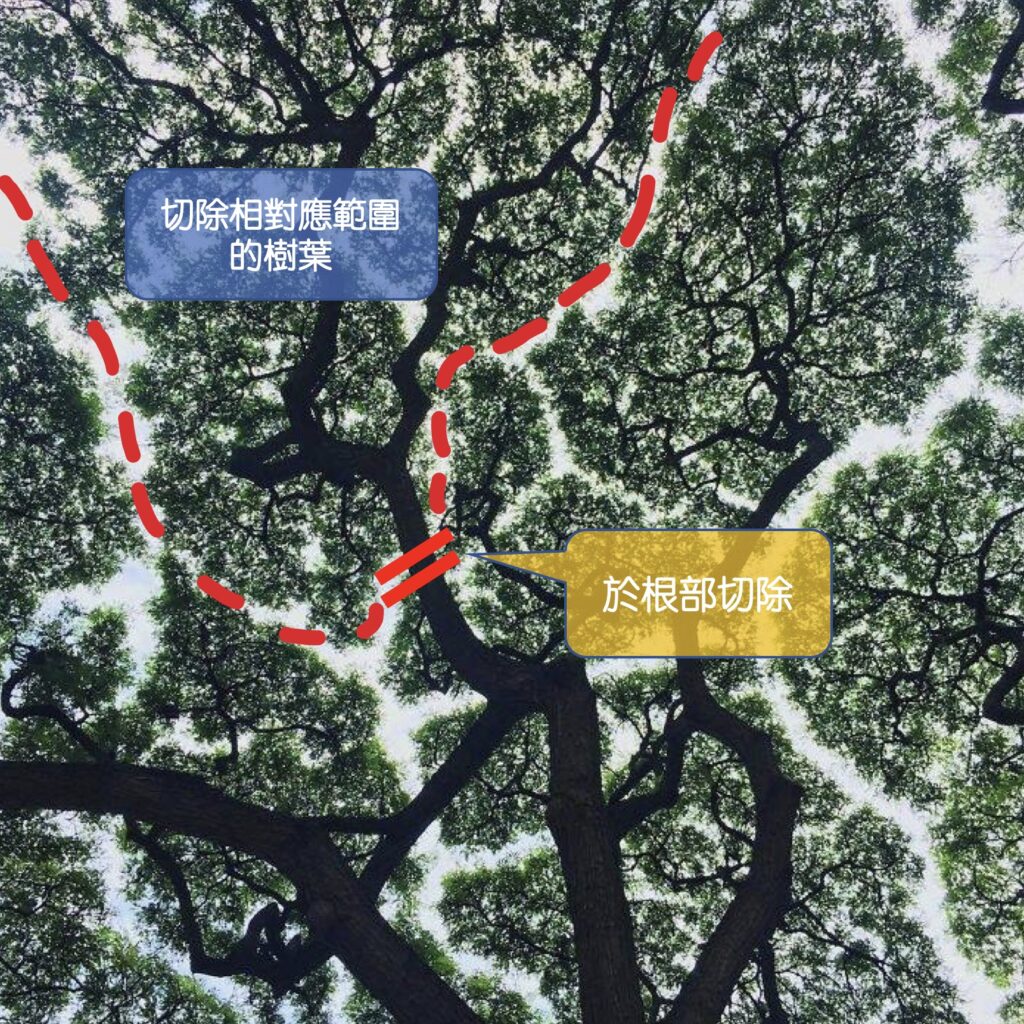
第一,腫瘤因素。肝臟內佈滿大大小小的血管和膽管,如果腫瘤侵犯到這些血管或膽管,為了根治切除腫瘤的目的,這些血管、膽管就必須一併切除。而血管、膽管之於肝臟,就好比樹枝之於樹葉,如果樹枝折斷了,樹葉也留不住必須一起拿掉(附圖)。也就是說,如果腫瘤侵犯到的血管、膽管越靠近根部(越大條),要一併切除的肝臟體積範圍就越大,如果這個範圍超越人體能承受的最大肝臟切除體積,這時候就無法進行手術。因此,手術前,必須經由影像檢查,如:電腦斷層、核磁共振影像,仔細判斷腫瘤和肝內重要脈管的相對位置,來決定要切除的肝臟體積,判斷是否能安全進行手術。
第二,肝功能。大原則,肝功能越差,能承受切除的肝臟體積越小。肝腫瘤中的肝癌病人,通常伴隨有慢性肝炎和肝硬化,肝臟本身的功能就不是很好,而無法接受太大範圍的肝臟切除。在廣泛使用來評估術前肝功能的幕內標準(Makuuchi’s criteria),使用腹水是否有無、血中總膽紅素數值、以及靛青綠15分鐘殘留率(Indocyanine green 15 minutes retention rate),來判斷肝臟能承受切除的範圍大小,近年來,也有合併殘肝體積的電腦計算,以及肝臟放射線檢查,更精準判斷肝臟能承受的切除體積,將手術後發生肝臟功能不全的狀況,降至更低。
第三,身體整體狀況。通過前兩項腫瘤因素、肝功能因素的檢驗,這時腫瘤可以說是可切除(resectable),但是並不一定是可以手術(operable),因為還要考量病患整體的身體狀況,包括日常的行動力、心肺功能、營養狀況等,如果是一天臥床時間超過一半的人,一般就不建議接受手術,因為即使手術成功切除腫瘤,手術後肝功能也夠用,但是病患還是無法從手術中恢復,最終造成生命危險。
腫瘤、肝功能、身體整體狀況,肝臟手術前三大評估要素,缺一不可。然而即使三項因素都通過,還是有少數術後發生危險的可能。對於許多肝臟內惡性腫瘤,手術切除往往是病患唯一可能根治的機會,但在追求根治延長壽命的同時,也會有相對的風險。手術前,了解各項評估結果,配合醫師建議,接受最適合的治療,才能戰勝疾病。
附圖:切除血管、膽管,之於肝臟切除範圍,好比切除樹枝,就必須切除相對應範圍的樹葉。
初期診斷肝癌的最佳的方法,是針對高危險群定期追蹤,包括:
(一)腹部超音波掃描:肝腫瘤在 1-2 公分以上即可用超音波掃描得知,因此腹部超音波
公認為篩檢肝癌的首選檢查工具。
(二)胎兒球蛋白:當血清胎兒球蛋白大於 20mg/L 時,即需考慮有肝癌的存在,尤其是肝
功能正時,而一般在胎兒球蛋白大於 400mg/L,且合併兩種影像學(包括腹部超音波、電
腦斷層、核磁共振、血管攝影)發現肝腫瘤出現動脈血管的異常增生即可診斷為肝癌。
(三)血管攝影及細針抽吸肝細胞病理檢驗:一般小於 3 公分的肝癌其胎兒球蛋白可能不
高,此時腫瘤的血管攝影若出現動脈血管的異常增生也可診斷,但是半數以上的小肝癌
的動脈血管的異常增生不明顯,因此需要細針抽吸肝細胞病理檢驗,可提高診斷準確度
至 96%。
肝癌的治療方式有:
(一)手術切除治療:部分肝切除為肝癌根除的唯一辦法,但需視病人有無肝硬化、腫瘤
大小及數目、有無血管侵犯或轉移;一般而言沒有肝硬化的人接受手術的條件最好,五
年存活率接近 50﹪。但有肝硬化的人,手術前需詳細的評估病人肝硬化的嚴重程度,是
否有門靜脈的侵犯、是否是多發性肝腫瘤,若屬於嚴重肝硬化,手術存活率不到 10﹪,
而有門靜脈侵犯及多發性肝癌均易復發,即使肝移植也一樣,癒後不好,因此建議選擇
較保守的栓塞或消除治療。
(二)栓塞化學治療(Transarterial chemoembolization):當肝癌小於 5 公分且不多的情況下,
在血管攝影下,即可在提供養分給腫瘤的動脈內打入化學藥物後再將這條動脈栓塞,可
提高存活率;在日本的報告,在代償性肝硬化合併肝癌的病人,接受此一治療,四年存
活率是 67﹪。
(三)消除療法:事實上,約有 40%小於 2 公分的肝癌在顯微鏡檢發現有靜脈的侵犯,且
半數的人是多發性肝癌,因此能接受手術的不多,即使手術 2 年的復發率超過 50%,所
以許多針對腫瘤做破壞消除而不影響肝功能的治療方法被廣範使用,如(1)酒精、醋酸注
射治療(2)無線電頻燒灼(3)冷凍治療(4)雷射等。
(四)其他:化學治療及局部放射治療效果均差,而質子放射治療及基因療法目前仍在研
究中。
但以前三種為各大醫院較常使用的治療方法,其中以部份肝切除手術為第一選擇,而不
適合手術的病患才選擇其他方法。但治療的成功則取決於剩餘的肝功能多寡,因此手術
仍需慎選病患。
預防肝癌的發生是唯一減少肝癌死亡率的方法,比如台灣因 B 型肝炎疫苗的接種,使我
們小孩的 B 肝帶原率從 10﹪降至不到 1﹪,肝癌的發生率從 0.70/100,000 降到
0.36/100,000;但 C 型肝炎目前尚未研發出疫苗,因此嚴格的血液篩檢,禁止共用針頭及
不安全的性行為是必要的預防措施。而對於 B 型及 C 型肝炎帶原者尋求積極治療(干擾
素、肝安能、肝適能….等),希望減少肝臟不斷的發炎,進而減少肝硬化及肝癌的機率。
初期肝癌的五年存活率約 50%比非早期肝癌只能存活 3-6 個月好的很多。但初期肝癌大
多數無臨床症狀,因此持續追蹤才能及早發現及治療。而尋找更好的藥物治療避免肝炎
的惡化及病毒性肝炎疫苗的研發是肝癌的最佳預防方針。
本人於網路媒體,發表膽管癌診斷和治療的新發展,名醫會客室/膽道癌手術前地圖式切片 提升膽管癌根治機會,一旦確診為膽管癌,外科手術為優先選擇,醫師通常會把腫瘤及附近的病灶儘可能切除乾淨。
http://www.5678news.com/news_details.php?n=202201281249305147#202201281249305147
積極挑戰困難膽管癌,追求病患長期存活機會
文/輔大醫院器官移植及肝病治療中心主任
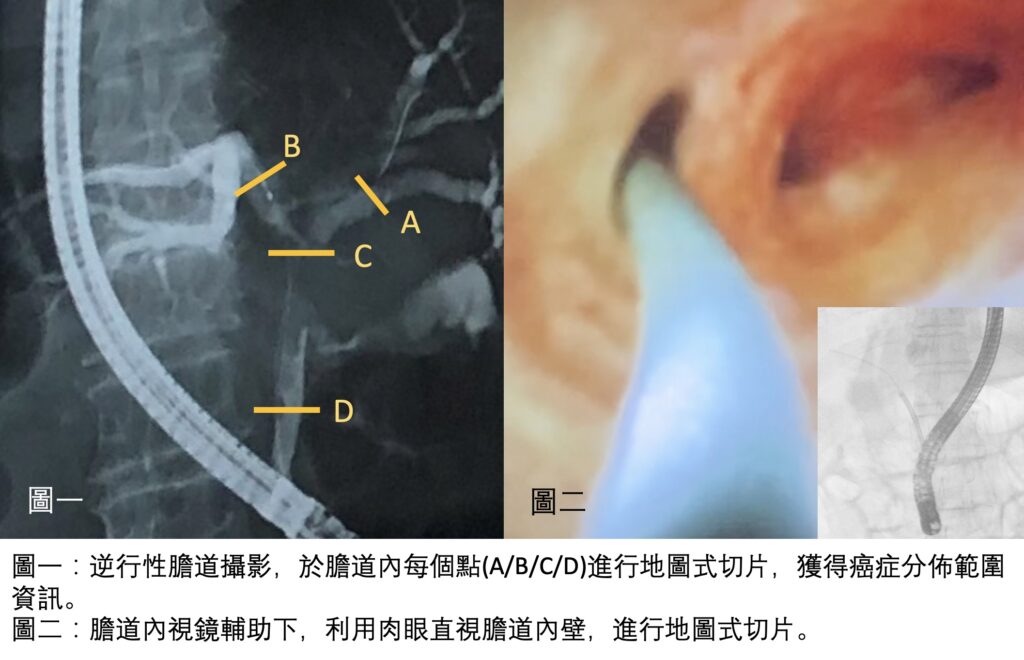
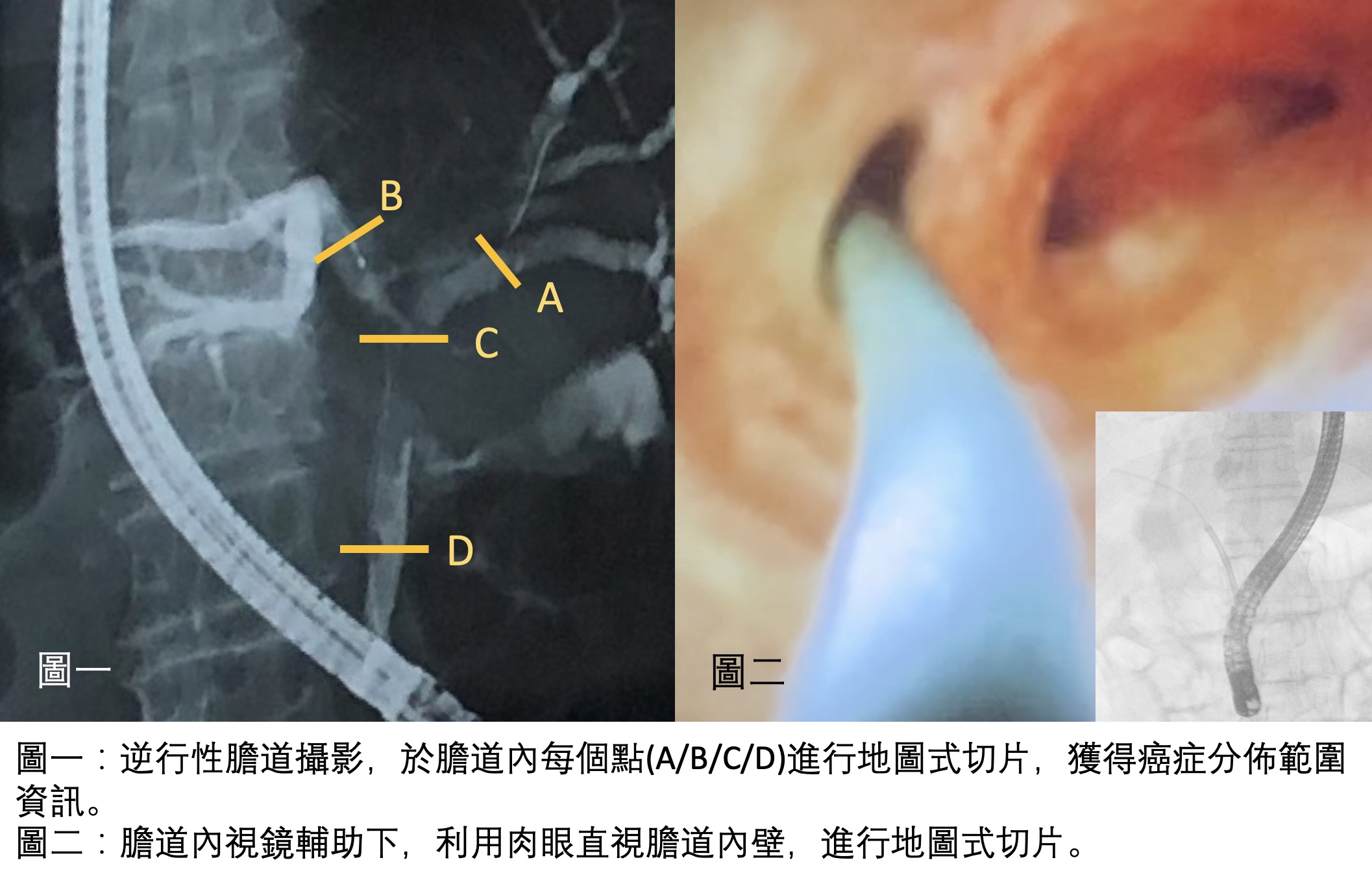
膽管癌(膽道癌),最常發生於肝外左右膽管交會處,癌細胞容易沿著膽管管壁漫延,並且侵犯膽管周圍神經,手術能否把這些沿膽管生長的癌細胞徹底切除乾淨,將影響到手術後,癌症是否復發、以及病患存活時間。如果能於手術前,精準判斷癌症侵犯的範圍,就越有機會將癌症切除乾淨,降低癌症復發的風險。
因為膽管癌沿著管壁生長的這個特點,可以藉由內視鏡逆行性膽道攝影(Endoscopic Retrograde Cholangiography )(圖一),輔助膽道超音波檢查,觀察膽管內壁增厚程度,於懷疑的位置點,分別進行地圖式切片(mapping biopsy),尋找膽管內,沒有癌細胞的位置,得知膽道內癌細胞分佈的地圖(map)。手術前有了癌細胞分佈地圖這個寶貴資訊,所謂『知己知彼,百戰百勝』,手術中,就有很高的機會,將膽管癌如甕中之鱉,一網打盡,完整切除乾淨。
如果手術前,無法精準預測癌細胞分佈範圍,手術將如同摸黑作戰,很容易在資訊不足的情況下,往癌細胞所在位置切下去,一旦這種情形發生,就好比踩中地雷一般,癌細胞不僅無法切除乾淨,也有可能直接造成癌細胞擴散,後果不堪設想。
近年來,受惠於影像畫質的進步,改良式膽道內視鏡技術(SpyGlass cholangioscopy) (圖二),讓實施檢查的醫師,可以直接在肉眼直視下,觀察膽道內粘膜狀況,清楚看見切片採檢的位置,有別於以往X光膽道攝影的2D影像,能更精準地在手術前,有更高的機會,得到膽管癌完整的分佈地圖,如同作戰前獲得正確的情資,對付膽管癌的這場戰役手術,越有可能成功。
對付難纏的膽管癌,彷彿是一場艱苦的戰役。唯有手術前,精準判斷癌症侵犯範圍,制定手術計畫,手術中,完整切除癌症,手術後,詳細分析病理檢體,得到正確癌症分期,針對每位膽管癌病人,量身打造治療計畫,目標手術完全切除癌症,手術後,如果病理化驗有淋巴轉移,必須加作輔助治療,才能戰勝這個疾病,獲得長期存活的機會。
作者現職:
輔大醫院 器官移植及肝病治療中心主任
輔大醫院 一般外科 主治醫師
台大醫院 一般外科 兼任主治醫師
學經歷:
台灣大學臨床醫學研究所博士班
台灣大學醫學系醫學士
台大醫院外科部總醫師
台大醫院新竹分院肝膽腸胃外科 主治醫師
日本東京大學醫學部附屬病院 肝膽胰及人工臟器移植外科 臨床修練醫師 (肝膽胰癌症專攻)
日本名古屋大學醫學部附屬病院 腫瘍外科 研究員(膽管癌專攻)
本人於網路媒體,發表膽管癌的治療策略,名醫會客室/膽管癌為何難治?血管和淋巴結侵犯是關鍵,選擇專業的醫師,選擇最適當的治療方式,盡可能製造可以手術切除的機會,才能帶給病患最佳的存活時間、和生活品質。
https://tw.news.yahoo.com/名醫會客室-膽管癌為何難治-血管和淋巴結侵犯是關鍵-032146032.html
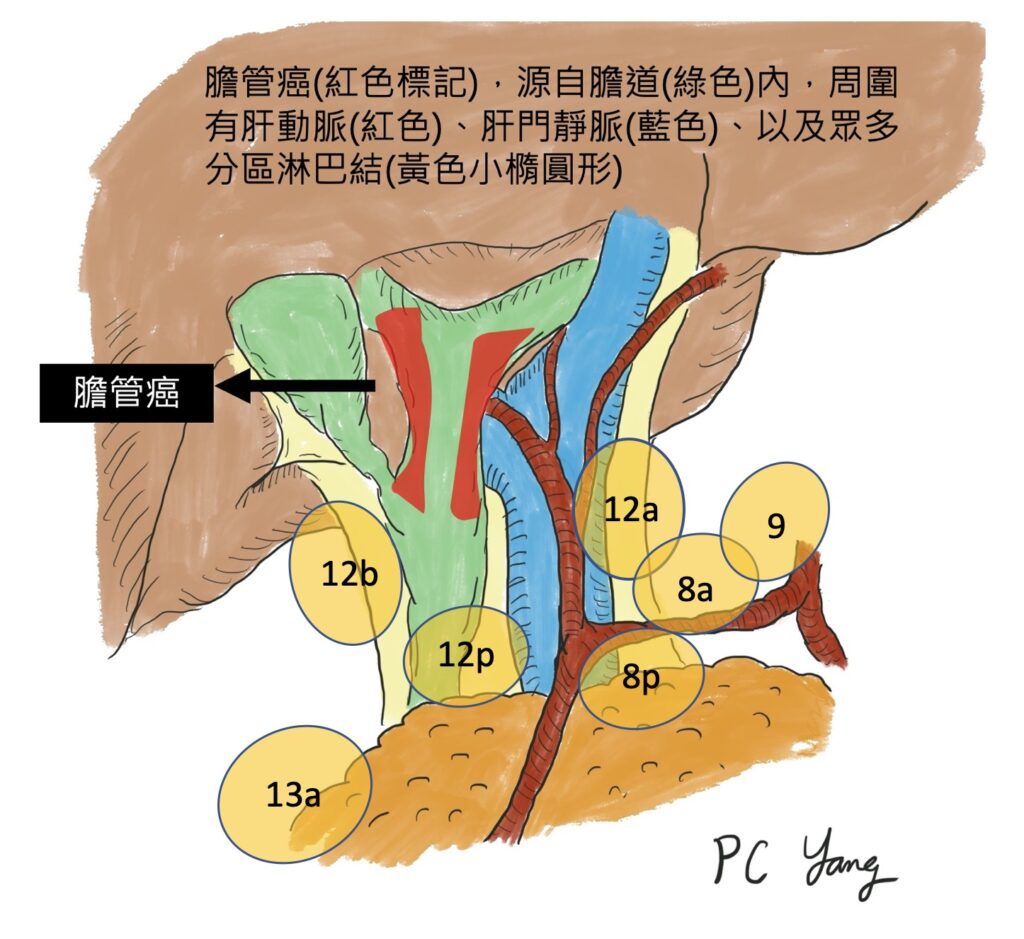
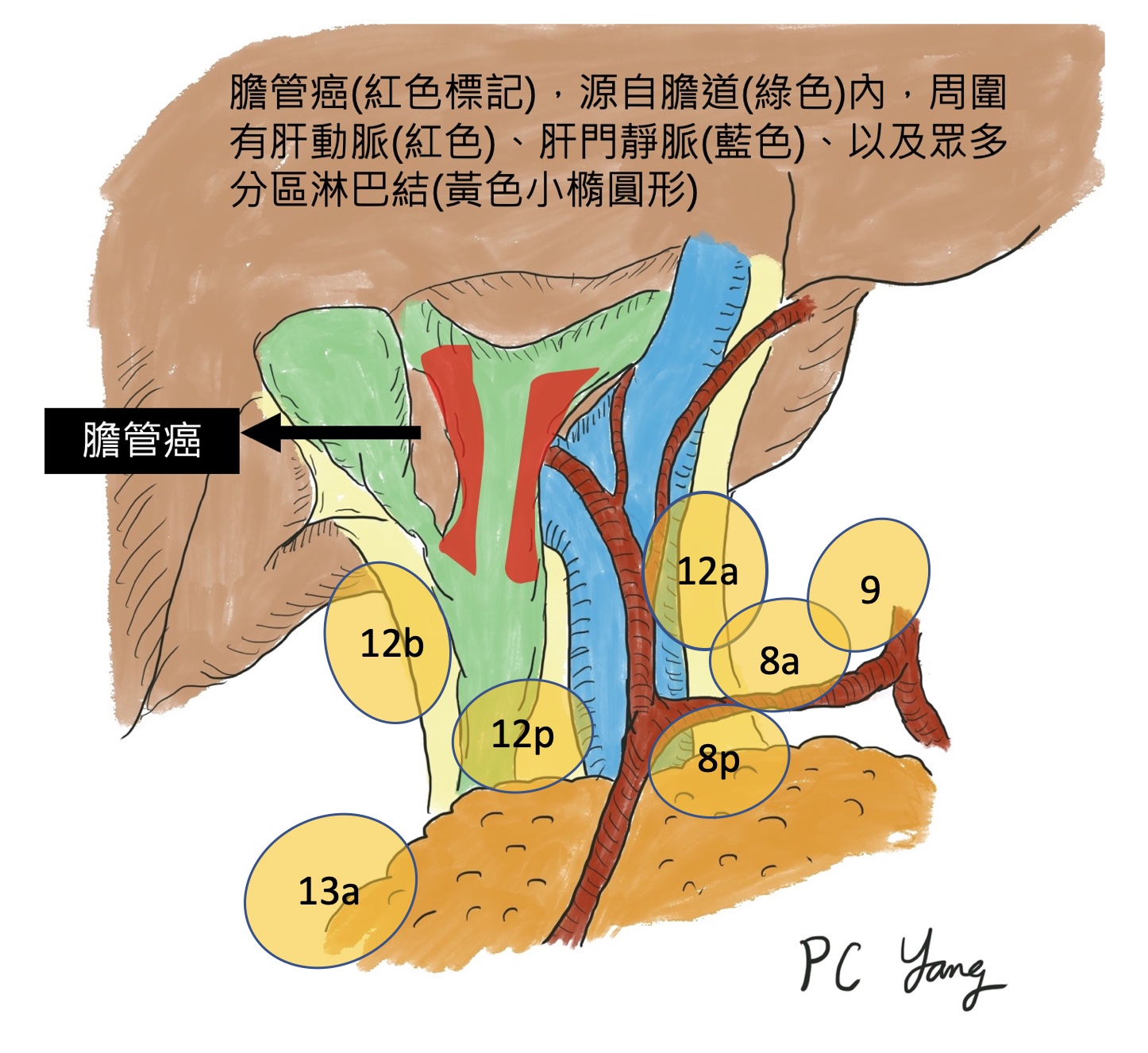
圖:膽管腫瘤與鄰近器官相對位置/楊博智醫師手繪。
膽管,是人體排泄肝臟製造膽汁的管道,而膽管癌,是從膽管內長出來的惡性腫瘤,大部分位於左右膽管的交會處,造成肝臟製造的膽汁無法排出體外,累積在體內,就會造成皮膚變黃,也就是所謂的黃疸。如果膽道阻塞無法解除,就會造成膽道內細菌感染、並且損害肝功能,最後造成人體死亡。因此,膽管這個構造,雖然只佔人體的一小部分,但是一旦出了問題,卻會造成人體危及生命的風險。
膽管癌常見的位置,位於左右膽管交會處,這個位置,背側有肝臟重要的肝動脈、以及肝門靜脈經過。膽管癌被發現時,常常因為腫瘤已經侵犯到這些重要血管,造成手術上切除的困難,以往,膽管癌有周圍血管侵犯時,常常被判定為無法手術切除,而只能接受化學治療和緩和性的支架置入,失去根治的機會。近年來,因為影像檢查設備的進步,檢查的影像精細度已經大幅提升,在手術前,可以更精確地判斷腫瘤和周圍血管的關係,即使有血管侵犯,也可以在手術前,判定侵犯的範圍,手術中,腫瘤連帶受侵犯的血管一併切除,再重建血管,達到根治性切除膽管癌的目標,延長病患存活的時間。
淋巴結轉移,是膽管癌是否能根治的另一個重要關鍵。在肝外膽管的周圍,有許多淋巴結匯集,癌細胞常常經由這些淋巴結,進行轉移。一旦腫瘤離開原有的位置,轉移出去,就比較難切除得乾淨,造成手術後容易復發,使得存活時間大幅下降。因此,手術中,必須按照國際規範,徹底廓清局部淋巴結,一方面能得知是否有淋巴結轉移,一方面,如果只有少數幾顆淋巴結有受到侵犯,也許還有可能切除乾淨。雖然抗癌藥物不斷在研發中,但是依照現今的醫療發展,外科醫師是否能完整切除腫瘤,對於膽管癌的治療成果,仍舊是最重要的因素。未來能否有其他輔助治療搭配手術切除,延長已經有淋巴轉移的膽管癌病患存活時間,目前仍在研究中。
膽管癌是否能徹底切除乾淨,血管侵犯、和淋巴結轉移,是兩大決定因素。這個疾病雖然困難,但並非完全沒有治療的希望。選擇專業的醫師,判斷疾病進展程度,選擇最適當的治療方式,盡可能製造可以手術切除的機會,才能帶給病患最佳的存活時間、和生活品質。
楊博智醫師簡歷
現職:
輔大醫院 器官移植及肝病治療中心主任
輔大醫院 一般外科 主治醫師
台大醫院 一般外科 兼任主治醫師
學經歷:
台灣大學臨床醫學研究所博士班
台灣大學醫學系醫學士
台大醫院外科部總醫師
台大醫院新竹分院肝膽腸胃外科 主治醫師
日本東京大學醫學部附屬病院 肝膽胰及人工臟器移植外科 臨床修練醫師 (肝膽胰癌症專攻)
日本名古屋大學醫學部附屬病院 腫瘍外科 研究員(膽管癌專攻)
胰臟癌的症狀是什麼?如何發現與治療?本人於網路媒體發表,關於胰臟癌的治療策略,名醫會客室/雙管齊下戰病魔,胰臟癌仍有存活機會,常見的胰臟癌手術如圖。
文/輔大醫院 器官移植及肝病治療中心主任 楊博智 醫師
近年來胰臟癌發生率逐漸上升,胰臟癌名列癌症死亡率前十名。胰臟癌因為早期並無症狀,往往腫瘤已經長大到一定程度,造成附近的膽管或胰管阻塞,才被發現,而這時腫瘤通常已經侵犯到附近的大血管,或是已經轉移到遠處其他器官,無法手術切除根治,造成死亡率大幅上升,素有「癌王」稱號,令人聞之色變。
癌症治療,首要目標就是要「根除」腫瘤,所謂「斬草不除根,春風吹又生」,如果無法將腫瘤徹底切除乾淨,很快地,腫瘤又會再度快速生長,侵犯人體,到處蔓延,侵犯重要器官,造成人體死亡。
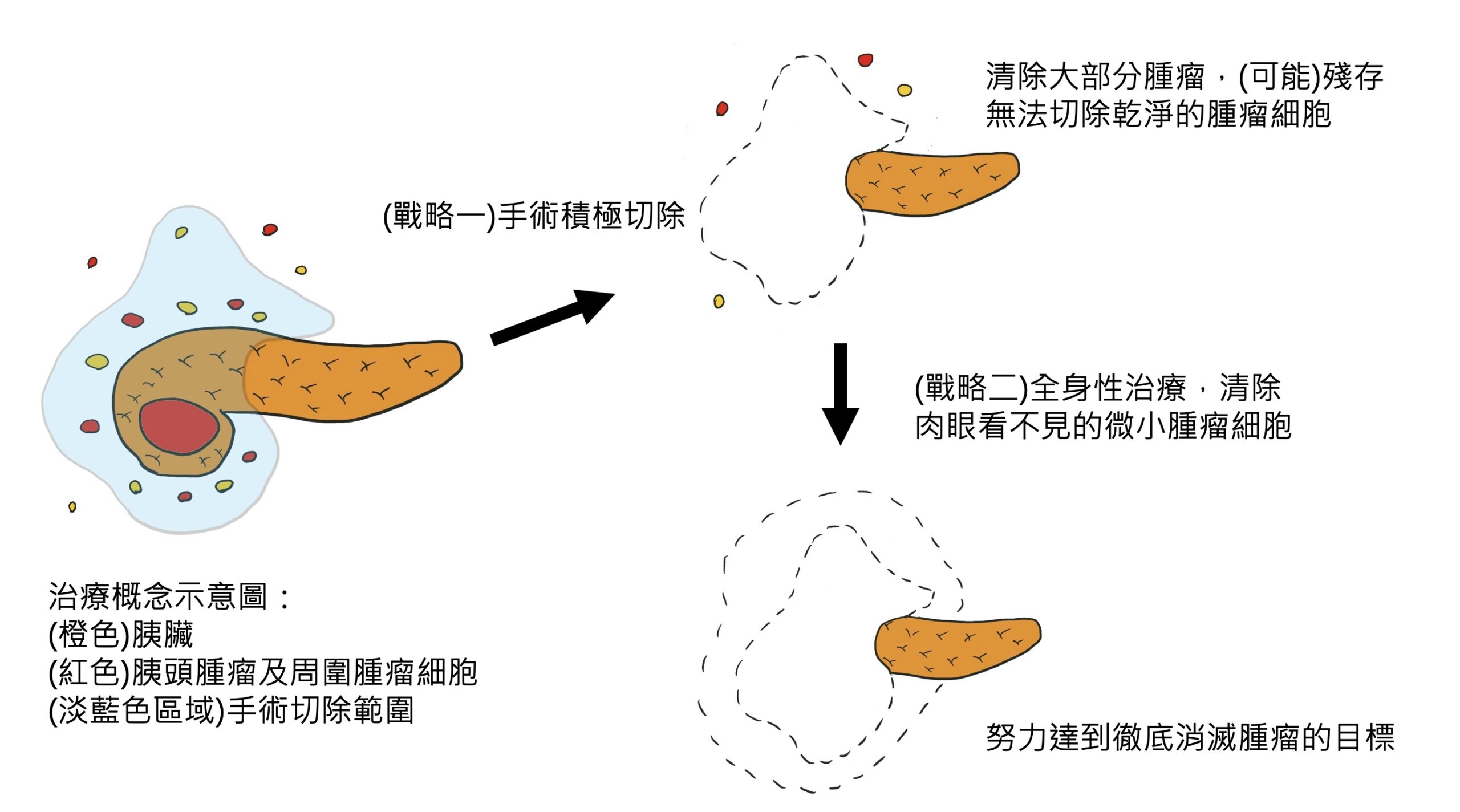
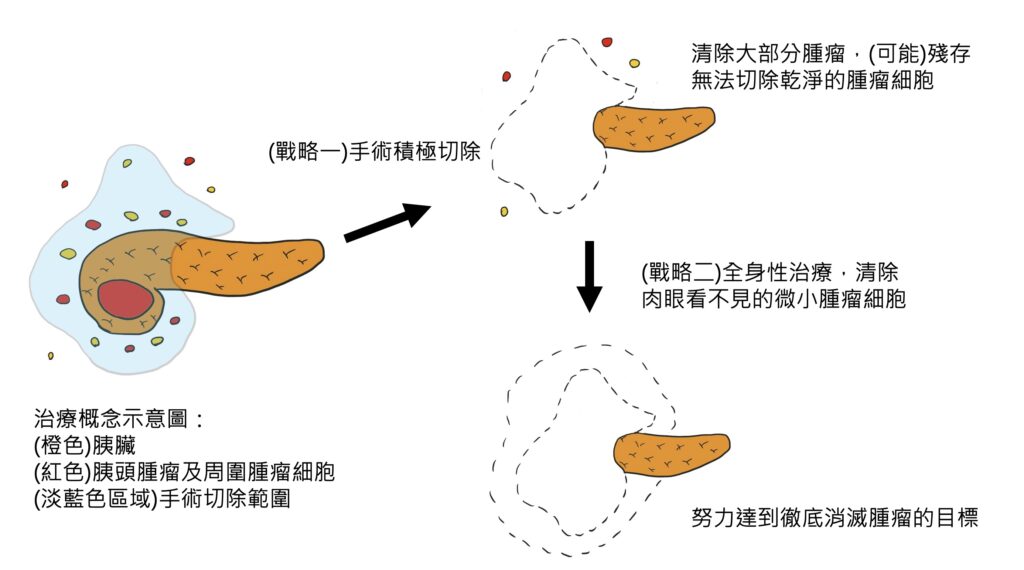
而在大部分「根除」腫瘤的方法中,又以「外科手術切除」清除腫瘤的效率最好,因為手術切除,可以一次將全部腫瘤(或是幾乎全部)腫瘤清除乾淨,帶給病患長期存活的機會。但是,對於胰臟癌這種高侵犯性的腫瘤,除非早期發現,不然單靠切除腫瘤本身,並無法根治腫瘤。這時候,就需要靠兩大策略,來戰勝它:
戰略一:「外科手術徹底切除」,完整切除腫瘤,合併周圍淋巴結徹底廓清,必要時合併血管切除。簡單來說,就是把腫瘤周圍,可能跟腫瘤沾的到邊的所有局部組織,按照規範,盡可能地完全切除乾淨。這個戰略,可以說是把肉眼看得到、可以切除的腫瘤,完全都拿乾淨。好比清除地上的垃圾髒污,手術切除就像用掃把去清掃看得到的垃圾,對於單純的塊狀垃圾,可能可以清除乾淨,但是對於充滿灰塵的髒污,就無法清除徹底,這時候,就要合併下面的「戰略二」。
戰略二:「全身性治療」。最常使用的方法是化學治療,利用全身性藥物,去殺死肉眼看不到、手術無法切除乾淨的腫瘤細胞,如果「戰略一」是掃把清除,戰略二就好比吸塵器,去吸掉剩下殘存的碎屑。
清除垃圾,必須「掃把清除塊狀垃圾」加上「吸塵器清除微小垃圾」,兩者互相輔助,才能完全清掃乾淨,缺一不可。胰臟癌的治療也是如此,手術先積極切除腫瘤,並且完整進行淋巴結廓清,再輔助全身性治療,將癌細胞徹底殺光。近年來更有針對可以切除的胰臟癌,先做全身性化療,之後再進行手術切除的治療方法,以獲得更好的治療成果。
面對胰臟癌,外科手術徹底切除乾淨,搭配手術(前)後全身性治療,積極對抗疾病,仍有機會戰勝癌王,獲得長期存活的機會。
本人接受網路媒體邀請,發表膽道癌的手術治療策略,希望可以幫助到需要的病人,一起戰勝膽管癌!名醫會客室權威醫師介紹,膽管癌非絕症 降低黃疸仍有機會根除。
https://tw.news.yahoo.com/名醫會客室-膽管癌非絕症-降低黃疸仍有機會根除-221755048.html
文/輔大醫院器官移植及肝病治療中心主任楊博智醫師
膽管癌又稱膽道癌,是從人體膽管內長出來的癌症,最常好發於肝臟外的左右膽管交會處,因為此處有許多重要肝臟血管匯集,加上早期膽管癌並沒有明顯症狀,常常等到腫瘤已經長得很大,造成整個膽管阻塞,並且侵犯附近血管,造成阻塞性黃疸,人整個變黃,才被發現,然而這時的腫瘤,通常已經較難處理。
依照目前的醫療發展,手術徹底切除膽管癌,仍然是這個疾病唯一可以獲得長期存活的治療方法,其他治療,如放射線治療、化學治療、以及新興的免疫治療,目前都還無法獲得良好的療效。因此,追求手術切除的可能性,並且積極徹底切除腫瘤,是外科醫師一直追求的目標。
膽管癌的手術前提,首先是病人的黃疸(也就是血液中的膽紅素)數值,必須下降到幾近正常的數值後(目標是2mg/dL以下),才能進一步接受肝功能測試,去評估肝臟是否能夠承受切除手術,通過測試之後,才能接受膽管癌切除手術。因此,積極降低黃疸,病人才有機會接受根治手術。
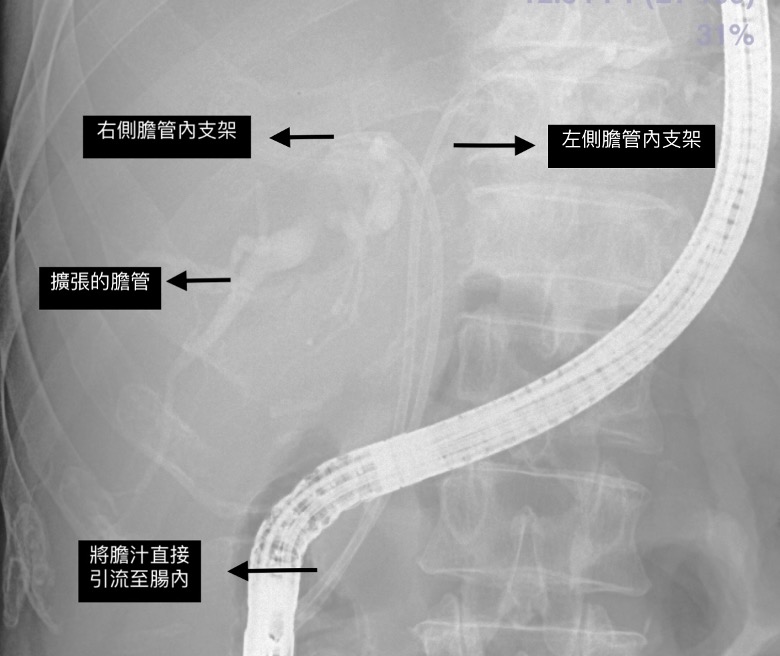
以往,是經由皮膚穿肝的膽道外引流管,將膽汁引流出體外,藉此降低黃疸。近年來,逐漸改變成,經由內視鏡,從膽管於十二指腸的出口處,直接逆行性置放膽道支架,將支架穿過膽道狹窄阻塞的地方,到達上游膽管處,使得膽汁可以直接通過支架導管,引流到腸道內,降低黃疸,病患也不需要攜帶體外引流管,並且減低腫瘤藉由外引流管,擴散出肝外的風險。
68歲男性,因為皮膚變黃、全身疲倦而就診,血液檢驗發現黃疸指數已經高達28 mg/dL (正常值大約1.2mg/dL以下),並且肝內膽管明顯擴張,於肝外左右膽管交會處,有腫瘤阻塞,診斷為膽管癌。

圖:置放完膽道左右內支架後的膽道攝影
患者就診後,醫療團隊積極使用內視鏡膽道支架置放,於左右肝管內,各置放一根內引流支架,讓膽汁可以順利流到腸道內,花了一個月的時間,順利將黃疸指數降到1.9mg/dL,並且通過肝功能測試,評估腫瘤侵犯範圍,接受左半肝切除,順利完整切除膽管癌,手術後病患恢復良好,於術後第11天,即出院。以往膽管癌被發現時,因為嚴重膽道阻塞,黃疸嚴重,常常被判定為無法手術,但是只要積極處理,仍然有機會將黃疸降至可以手術的標準,進一步接受手術前評估,讓病患有機會接受手術切除,徹底根治腫瘤,進而獲得長期存活的機會。然而,面對這個棘手的疾病,必須按照治療策略,仔細耐心地和疾病奮鬥,才有戰勝這個疾病的可能。

2021年2月17日,公共電視台,「有話好說」節目,引用本人「膽結石」衛教影片,希望經由淺顯的影片解說,可以讓更多民眾,對這個常見的疾病,有基本正確的了解。以下為擷取節目中,引用本人影片的片段。